ミトコンドリア病
1.ミトコンドリア病とはどういう病気ですか?
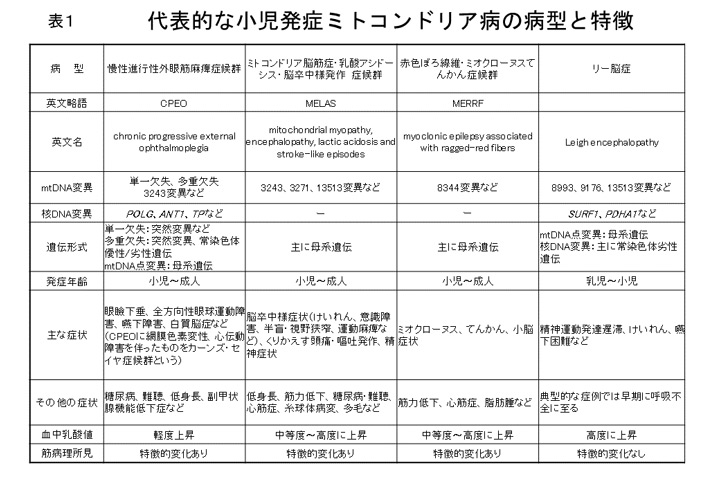
ミトコンドリア は全身の細胞の中にあってエネルギーを産生するはたらきを持っています。その ミトコンドリア のはたらきが低下すると、細胞の活動が低下します。たとえば、脳の神経細胞であれば、見たり、聞いたり、物事を理解したりすることが障害されます。心臓の細胞であれば、血液を全身に送ることができなくなります。筋肉の細胞なら、運動が障害されたり、疲れやすくなったりします。
ミトコンドリアの働きが低下することが原因でおこる病気を総称してミトコンドリア病と呼んでいます。多くは生まれながらにしてミトコンドリアの働きを低下させるような遺伝子の変化を持っている方が発症しますが、薬の副作用などで二次的にミトコンドリアのはたらきが低下しておきるミトコンドリア病もあります。
2.この病気の患者さんはどのくらいいるのですか?
イギリスやフィンランドの統計では、10万人に9〜16人という報告があります。しかしミトコンドリア病は症状が多彩で、軽い症状の方もたくさんいると予想され、すべての患者さんがきちんと診断されている状況ではありません。これらの数字よりもっと多い可能性があり、全体像がまだ見えていないと言ってもいいかもしれません。
3.この病気はどのような人に多いのですか?
この病気はあらゆる年齢の人にみられますし、男女の差もありません。特定の条件を持った方に現れやすいということはないようです。
4.この病気の原因はどのくらいわかっているのですか?
ミトコンドリアの働きを低下させる原因として、遺伝子の変化に由来する場合と、薬物などが原因でおきる場合があります。大部分は遺伝子の変化でおきるであろうと考えられていますが、ミトコンドリアのはたらきに関わるタンパク質は優に1000を超えると推定されており、それらの設計図である遺伝子の変化がすべてミトコンドリア病の原因となる可能性があります。すでに200種類程度の遺伝子の変化がミトコンドリア病に関係することがわかっています。
さらに、これら遺伝子には、細胞の核と呼ばれるところに存在する核DNA(通常のDNAです)に乗っている遺伝子と、ミトコンドリアの中に存在する別のDNA(ミトコンドリアDNAといいます)に乗っている遺伝子があります。新しいミトコンドリア病の原因が核DNA上の遺伝子で次々と明らかにされています。また核DNAに比べると短いミトコンドリアDNA上の遺伝子にも、病気に関係する変化が患者さんで見つかっています。
ミトコンドリアDNAはミトコンドリアの中に存在していますが、実は1個のミトコンドリアの中に5〜10個くらい入っています。そのようなミトコンドリアは1細胞に数十から数百個あるので、1細胞でみるとミトコンドリアDNAは数千個も存在していることになります。ですので、数千個もあるミトコンドリアDNAのほんの一部が変化しても細胞のはたらきに何も影響しないし病気にもなりません。ミトコンドリアDNAの変化で病気になっている人は、通常は変化したミトコンドリアDNAの割合が高いことが知られているのです。
5.この病気は遺伝するのですか?
核DNA上の遺伝子の変化でおきる病気の場合は、いろいろな確率で親から子に伝わる可能性があります。しかし遺伝子の変化は生殖細胞(精子や卵)で突然起きることがあって、その場合は変化を持っている子しか発症しません。
一方、ミトコンドリアDNAの変化で起きる病気の場合は少し複雑です。ミトコンドリアDNAはすべて母から伝わります。受精の時に、母由来の卵の中にはたくさんのミトコンドリア(ミトコンドリアDNA)が詰まっていますが、父由来の精子のミトコンドリアは卵に入っていきません。もし入ったとしても父由来のミトコンドリアは消滅するということがわかっています。つまり受精卵の中のミトコンドリアDNAはすべて母由来になり、もし卵の中に変化したミトコンドリアDNAがあればそれが子に伝わることになります。これを 母系遺伝 と言います。ただし、変化したミトコンドリアの比率が細胞の中で高くならないと病気にはなりませんので、母が病気だから子も同じ病気になるとは限らず、逆に母は変化したミトコンドリアDNAの比率が低くても、子が発症する場合があることになります。
変化したミトコンドリアDNAが細胞内で増える理由というのがまだわかっていません。いろいろな要因があると推定されていますが、変化したミトコンドリアDNAを増やしてしまうような核DNA上の遺伝子の要因があるという考え方もあります。ミトコンドリアDNAの変化で起きる病気といいながら、実は核DNA上の遺伝子が重要な役割を担っており、母由来の遺伝子変化のみが原因とは言えない可能性があります。
6.この病気ではどのような症状がおきますか?
ほぼすべての細胞にミトコンドリアが存在します。細胞は同じ種類のものが集まって組織というものを作ります。神経組織、心筋組織などと呼ばれますが、それらの組織が血管や結合組織などの他の組織といっしょになって、身体のために効率よくきちんと働くようになっている構造体を臓器といいます。これが脳とか心臓とかになりますが、症状というのはこのような臓器のはたらきが低下した場合に現れます。
ミトコンドリアのはたらきが低下して起きるミトコンドリア病の場合は、個々の細胞のはたらきが低下したり、そのような細胞が消滅したりします。それがどの細胞にも起きる可能性があるので、いろいろな症状が現れることになります。けいれん、脳卒中、精神症状、発達の遅れなどの脳の症状、物が見えにくい、音が聞こえないなどの感覚器の症状、運動ができない、疲れやすいななどの筋の症状など、あげればきりがありません。その中でも、比較的エネルギーを多く必要とする神経、筋、心臓などの臓器の症状が現れやすいと考えられています。
ミトコンドリア病の症状の特徴は、あらゆる年齢の方に、あらゆる症状が、あらゆる組み合わせで現れることと言えます。
7.この病気にはどのような治療法がありますか?
このような多彩な症状を示すミトコンドリア病の治療の考え方として、2つの方向があります。現在現れている症状を把握し、その症状に対する治療法がある場合にはそれを積極的に行うことが重要です。インシュリン分泌が低下して糖尿病になっている場合にはインシュリンを使用したり、けいれんがあるときは抗けいれん剤を使ったりすることで症状が大きく改善することがあります。各臓器の症状があるときは、その専門医に診てもらってこの対症療法という治療をしてもらうことが必要です。
一方、ミトコンドリアのはたらき自体を回復させる原因療法についてもいろいろ試みられています。ミトコンドリアの中でエネルギーを作る過程(代謝系といいます)に必要な栄養素やビタミンを補充するものです。ただし、ミトコンドリア内の代謝系は複雑で、ある栄養素やビタミンを大量に補充したからと言って簡単に代謝のはたらきが上昇することは難しいと考えられています。そういう意味で、まず本来の食事から摂る栄養素をバランス良いものにすることが治療の基本になります。
また、世界中の研究者・医師が新たな治療法の確立をめざして研究しています。すでに10種類以上の治療薬候補の有効性や安全性が臨床試験で試されています。臨床試験の結果、安全で有効な薬剤が保険薬として承認され、多くの患者に使われるようになります。日本において、保険薬として承認された薬剤の第一号がタウリンです。適用はMELASの脳卒中発作の抑制であり、2019年3月に承認を受けました。それ以外の薬剤で臨床試験を行っているものがあり、その終了を待って保険承認薬となるかどうかが決まります。
8.この病気はどういう経過をたどるのですか?
血液のように古い細胞はどんどん消滅して新しい細胞に置き換わるものもあれば、脳の神経細胞のように少しずつ消滅していっても新しいものに置き換わることがないものもあります。このような細胞毎の特徴から、神経症状のように徐々に症状が重くなる場合も、逆にある乳児期にみられる貧血(ピアソン病)などのように徐々に軽くなる場合も知られています。
ミトコンドリア病の臨床経過も、急性に現れる場合、ゆっくり症状が現れる場合、ゆっくり改善する場合、ほとんど変わらない場合などあらゆる経過がありうることになります。ミトコンドリア病の患者さんの将来予測はたいへん難しいというのが現状です。
9.この病気は日常生活でどのような注意が必要ですか?
基本はミトコンドリアに負担がかからない生活をすることです。生活リズムを整え、睡眠を十分に取ること、栄養のバランスの良い、ビタミンを多く摂る食事にすることが大事です。ミトコンドリアに悪い影響を与えると考えられる、飲酒、過食や飢餓は避けるようにしましょう。感染を契機に症状が悪化する患者さんがいらっしゃいますので、ご家族を含めカゼをひかないようにすること、インフルエンザなどの予防接種も重要です。
10.この病気の(行政的な)支援策はどういうものがありますか?
ミトコンドリア病は公費対象になっており、成人は指定難病の、18歳未満の場合は小児慢性特定疾患治療研究事業の対象疾患になっています。居住地の保健所に問い合わせれば、申請手続きの詳細がわかります。
抜粋元:ミトコンドリア病(指定難病21) – 難病情報センター (nanbyou.or.jp)
関連団体
mitochon MCM | ミトコンドリア病患者・家族の会 Mitochondrial disease patient and family association








